Il cortisolo non è il tuo nemico. È il tuo sistema di allarme bloccato su ON

La guida scientifica completa sull’ormone dello stress — quando è alleato, quando diventa nemico e cosa fare
Sommario
Cortisolo: i dati chiave
- Prodotto da: ghiandole surrenali, su stimolo dell’asse ipotalamo-ipofisi-surrene (HPA)
- Picco fisiologico: mattina presto (ore 6-8) — il risveglio naturale
- Minimo fisiologico: notte (ore 24-2) — il momento del riposo profondo
- Italiani con stress cronico: oltre il 35% della popolazione adulta presenta alterazioni dei livelli di cortisolo (studi epidemiologici europei)
- Riduzione con ashwagandha: fino al 30% dei livelli sierici in studi clinici randomizzati (KSM-66®)
- Cortisolo e memoria: livelli cronicamente elevati riducono il volume dell’ippocampo, la struttura cerebrale della memoria
Cortisolo, non demonizziamolo

Il cortisolo ha un pessimo agente di comunicazione. Viene chiamato ormone dello stress, associato a pancia gonfia, insonnia, ansia, burnout. Sui social è diventato il grande cattivo della salute moderna — e la soluzione sono sempre integratori, tisane, protocolli detox.
Ma c’è un problema con questa narrativa: è sbagliata. O meglio, è incompleta in modo pericoloso.
E’ uno degli ormoni più essenziali che abbiamo. Senza di lui non ci sveglieremmo la mattina, non potremmo rispondere a una situazione di emergenza, non avremmo l’energia per affrontare una giornata impegnativa. È letteralmente l’ormone della sopravvivenza.
Il problema non è questo ormone. Il problema è quando il sistema di allarme rimane acceso troppo a lungo — quando lo stress acuto e fisiologico diventa stress cronico e silenzioso. Ed è lì che le cose si complicano davvero.
In questa guida trovi tutto quello che la scienza sa sul cortisolo: come funziona, quando è alleato, quando diventa nemico e — soprattutto — cosa puoi fare concretamente per tenerlo in equilibrio.
Cos’è il cortisolo e a cosa serve davvero?

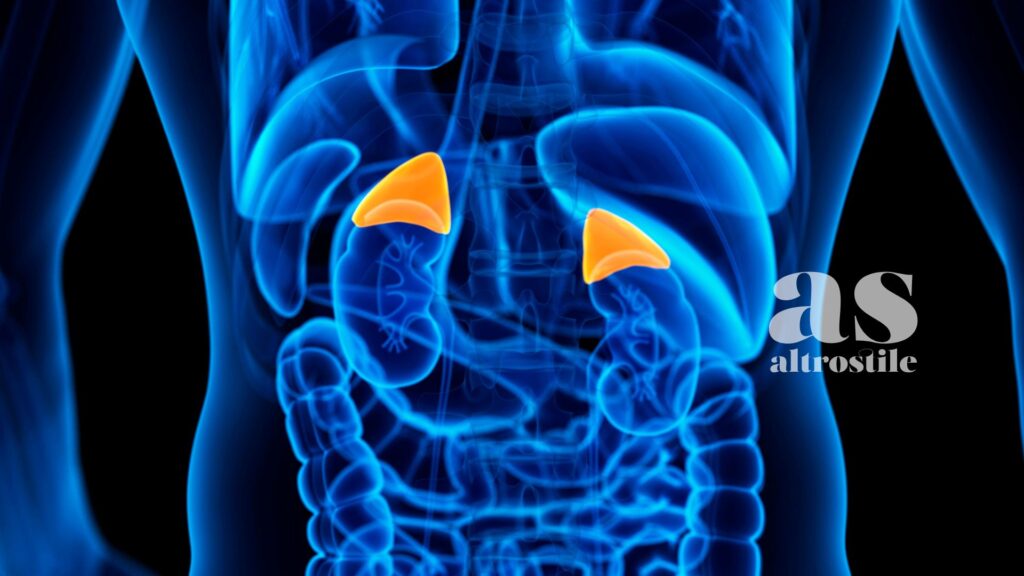
Il cortisolo è un ormone steroideo prodotto dalla corteccia delle ghiandole surrenali — due piccole ghiandole a forma di cappello posizionate sopra i reni. Appartiene alla famiglia dei glucocorticoidi ed è prodotto in risposta all’ormone ipofisario ACTH, che a sua volta risponde ai segnali dell’ipotalamo. Questo sistema si chiama asse HPA: ipotalamo-ipofisi-surrene (in inglese HPA axis).
Quando il cervello percepisce una minaccia — che sia un predatore, una scadenza lavorativa, una lite o anche semplicemente svegliarsi la mattina — l’ipotalamo lancia il segnale. L’ipofisi risponde rilasciando ACTH. Le surrenali producono cortisolo. Il corpo si prepara all’azione.
Le sue funzioni vitali
- Regolazione della glicemia: mobilita il glucosio dal fegato e dai muscoli per fornire energia rapida in risposta allo stress
- Risposta infiammatoria: in acuto, è un potente antinfiammatorio — è per questo che i farmaci corticosteroidi vengono usati per trattare infiammazioni severe
- Regolazione della pressione arteriosa: aiuta a mantenere la pressione sanguigna nella norma
- Metabolismo di grassi, proteine e carboidrati: partecipa alla conversione delle macromolecole in energia
- Ritmo sonno-veglia: il picco mattutino di cortisolo è il segnale biologico che ci sveglia — è letteralmente l’ormone che ci fa alzare dal letto
- Funzione immunitaria: in dosi acute e fisiologiche, modula la risposta immunitaria rendendola più efficiente
Demonizzare il cortisolo è come demonizzare il freno di un’auto perché rallenta. Il problema non è il freno — è quando rimane premuto anche in autostrada.
Come funziona il ritmo circadiano del cortisolo?
Il cortisolo non è costante durante la giornata. Segue un ritmo circadiano preciso — sincronizzato con l’orologio biologico interno — che determina i livelli di energia, attenzione e recupero nell’arco delle 24 ore.
In condizioni fisiologiche ottimali il profilo è questo:
- Ore 6-8 del mattino: picco massimo — il Cortisol Awakening Response (CAR). È il segnale che sveglia il corpo, mobilita l’energia per la giornata, prepara il sistema immunitario e cognitivo all’attività
- Mattina: livelli moderatamente alti — favoriscono concentrazione, motivazione, risposta agli stimoli
- Pomeriggio: declino graduale — l’energia si assesta, la mente si orienta verso compiti meno urgenti
- Sera: livelli bassi — il corpo inizia a prepararsi al riposo, la melatonina inizia a salire
- Notte (ore 24-2): livelli minimi — fondamentali per il sonno profondo, la rigenerazione cellulare e l’autofagia
Questo ritmo è il cuore del benessere psicofisico. Quando si altera — per stress cronico, turni notturni, esposizione alla luce blu serale, alimentazione irregolare — tutto il sistema si disregola. Se è alto la sera, disturba il sonno. Il sonno disturbato alza il cortisolo. Un circolo vizioso che si autoalimenta.
Quando diventa un problema?
La distinzione fondamentale che la ricerca ha chiarito è quella tra eustress e distress — tra stress buono e stress cattivo.

Lo stress acuto — una scadenza, uno spavento, uno sforzo fisico intenso — provoca un picco di cortisolo seguito da un ritorno rapido ai livelli basali. Questo è fisiologico, adattativo, persino benefico. Il corpo si mobilita, risponde, si recupera. Il cortisolo fa esattamente quello per cui è stato progettato.

Lo stress cronico — una situazione lavorativa difficile che dura mesi, una relazione tossica, un ritmo di vita insostenibile, l’insonnia persistente — mantiene l’asse HPA costantemente attivato. Il cortisolo rimane elevato giorno dopo giorno. E il corpo, progettato per gestire emergenze brevi, inizia a pagare un prezzo elevato.
Le tre fasi della risposta allo stress (Selye)
Il fisiologo Hans Selye ha descritto già nel 1936 le tre fasi della risposta allo stress prolungato:
- Fase di allarme: il cortisolo sale, l’organismo si mobilita, le risorse vengono concentrate sugli organi vitali. Si sente una spinta di energia.
- Fase di resistenza: se lo stress non si risolve, l’organismo raziona le risorse. Il cortisolo rimane cronicamente elevato. Compaiono i primi segnali: stanchezza, difficoltà di concentrazione, alterazioni del sonno.
- Fase di esaurimento: le ghiandole surrenali non riescono più a produrre cortisolo in quantità sufficiente. I livelli crollano. Questa è la fase del burnout vero e proprio — caratterizzata da esaurimento totale, vulnerabilità immunitaria e recupero molto lento.
È importante notare che il problema non è solo il cortisolo alto — anche il cortisolo cronicamente basso, da esaurimento surrenalico, è una condizione seria. Entrambi gli estremi vanno lontano dall’equilibrio.
Quali sono i sintomi del cortisolo cronicamente alto?
La difficoltà con il cortisolo cronico è che i suoi segnali sono spesso attribuiti ad altro: stanchezza generica, stile di vita, età. La letteratura scientifica identifica questi sintomi caratteristici:
Sintomi fisici

- Aumento del grasso viscerale (pancia da cortisolo): il cortisolo mobilita glucosio che, se non consumato, si deposita come adipe addominale. Il grasso viscerale è a sua volta infiammatorio — un circolo che si autoalimenta
- Ritenzione idrica e viso gonfio: il cortisolo agisce su recettori simili all’aldosterone, causando squilibrio elettrolitico con gonfiore, in particolare al viso

- Risvegli notturni tra le 3 e le 4 di notte: spesso causati da un crollo glicemico reattivo che stimola un picco di cortisolo — il corpo lancia un allarme energetico notturno
- Desiderio compulsivo di zuccheri e sale: il corpo cerca energia rapida (zuccheri) e sodio per supportare le surrenali esauste
- Digestione lenta e gonfiore intestinale: il cortisolo cronico rallenta la motilità intestinale e altera il microbiota
- Infezioni ricorrenti e guarigione lenta: il sistema immunitario, inizialmente potenziato dal cortisolo acuto, viene soppresso dal cortisolo cronico
Sintomi cognitivi e mentali
- Brain fog — nebbia mentale: difficoltà di concentrazione, memoria a breve termine compromessa, pensieri rallentati
- Ansia persistente e iperreattività emotiva: il cortisolo cronico aumenta l’attività dell’amigdala — il centro della paura — riducendo la capacità della corteccia prefrontale di regolare le emozioni
- Umore instabile e irritabilità: la fluttuazione dei livelli di cortisolo destabilizza i neurotrasmettitori, in particolare serotonina e dopamina
- Difficoltà a ‘staccare’: l’asse HPA iperattivato mantiene il sistema nervoso in allerta anche quando non ci sono minacce reali
Cosa causa il cortisolo alto?
Le cause di un cortisolo cronicamente elevato sono spesso multiple e si rinforzano a vicenda:
- Stress psicologico cronico: lavoro, relazioni, situazioni economiche difficili che non si risolvono — l’asse HPA rimane in allerta costante
- Sonno insufficiente o di scarsa qualità: ogni notte di sonno ridotto aumenta il cortisolo mattutino. L’insonnia cronica e il cortisolo cronico si causano a vicenda
- Alimentazione irregolare: saltare pasti o digiunare in modo non strutturato causa picchi glicemici seguiti da crolli che stimolano il cortisolo reattivo

- Esercizio fisico eccessivo senza recupero adeguato: l’allenamento HIIT intenso e frequente senza giorni di riposo mantiene il cortisolo elevato — il cosiddetto overtraining
- Esposizione alla luce blu serale: sopprime la melatonina e mantiene il cortisolo più alto del dovuto nelle ore serali, disturbando il sonno

- Caffeina in eccesso: stimola direttamente il rilascio di cortisolo — un caffè alle 15 lascia caffeina attiva a mezzanotte
- Alcol: altera il ritmo circadiano del cortisolo e disturba il sonno profondo

- Solitudine e isolamento sociale: studi recenti (2024) hanno dimostrato che la solitudine cronica è associata a livelli di cortisolo salivare significativamente più elevati
Cosa succede al cervello con il cortisolo cronico?
Gli effetti del cortisolo cronico sul cervello sono tra i più documentati e preoccupanti della ricerca in neuroscienze.
L’ippocampo: la memoria sotto attacco
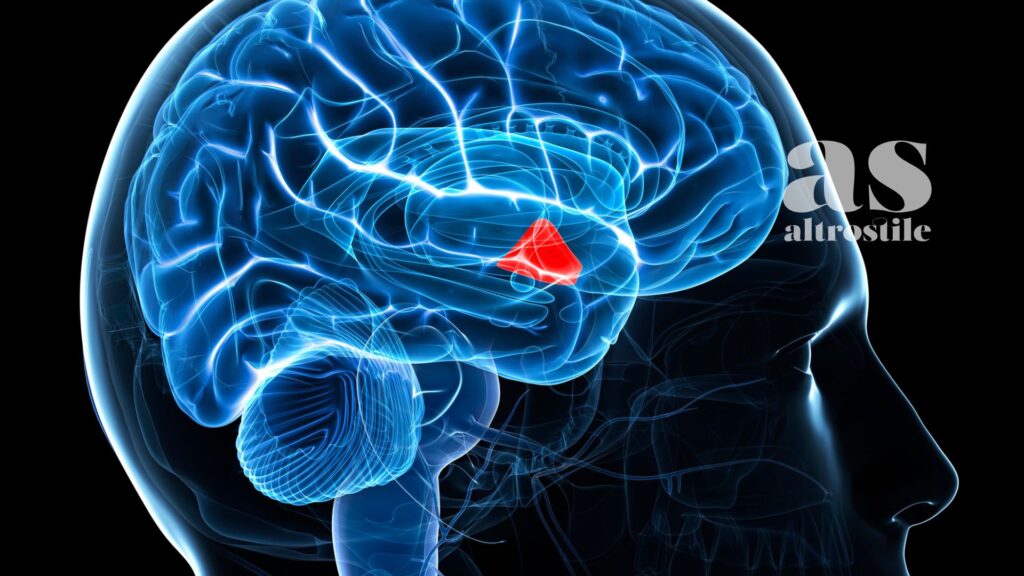
L’ippocampo — la struttura cerebrale fondamentale per la formazione della memoria e la navigazione spaziale — è particolarmente vulnerabile al cortisolo cronico. Studi di neuroimaging hanno dimostrato che lo stress cronico riduce misurabilmente il volume dell’ippocampo. Questa atrofia si traduce in difficoltà di memorizzazione, problemi di apprendimento e — nei casi più gravi — vulnerabilità aumentata alla depressione.
La buona notizia è che questo processo è reversibile, almeno in parte: quando lo stress cronico si riduce, l’ippocampo può recuperare volume grazie alla neurogenesi — la produzione di nuovi neuroni, favorita dall’esercizio fisico e dal sonno di qualità.
L’amigdala: il centro della paura si ipertrofizza
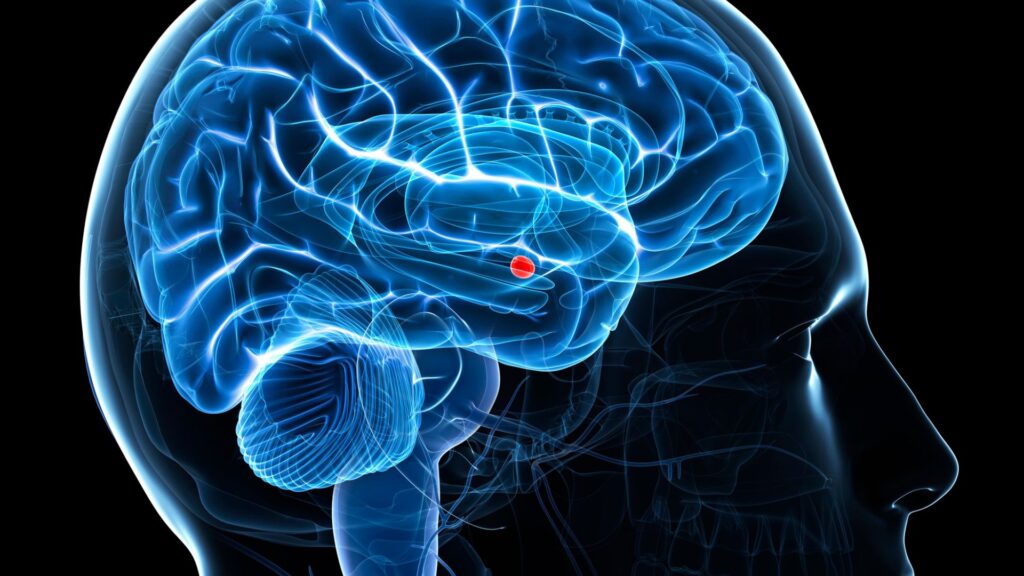
Al contrario dell’ippocampo, l’amigdala — il centro dell’elaborazione delle emozioni di paura e minaccia — tende ad aumentare di dimensioni con lo stress cronico. Numerosi studi hanno documentato associazioni tra cortisolo elevato e aumento dell’attività dell’amigdala durante gli stati di ansia. Il risultato pratico: si reagisce in modo sproporzionato a stimoli che in condizioni normali sarebbero neutri. Si vive in allerta costante.
La corteccia prefrontale: le decisioni si deteriorano
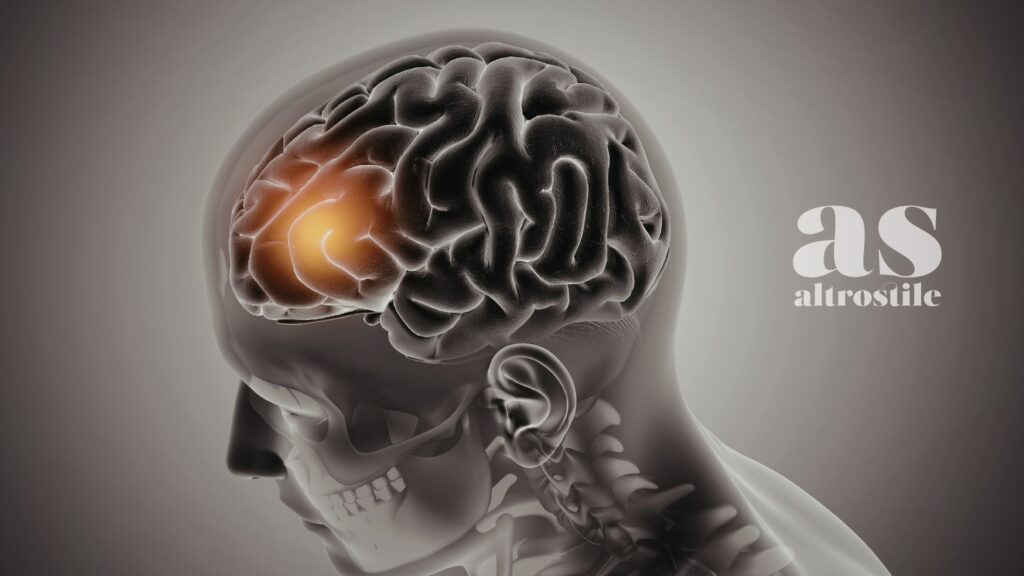
La corteccia prefrontale — responsabile del ragionamento, della pianificazione, della regolazione emotiva e del controllo degli impulsi — è sensibile al cortisolo cronico. La sua efficienza si riduce, con conseguenze dirette sulla capacità decisionale, sulla gestione dello stress stesso e sulla qualità delle relazioni interpersonali.
Come si abbassa il cortisolo: le strategie validate dalla scienza
Nessuna di queste strategie funziona da sola. Funzionano insieme, come sistema. E nessuna è una soluzione rapida — il cortisolo cronico è il risultato di mesi o anni di stress accumulato, e si riequilibra con la stessa gradualità.
Il sonno: la strategia più potente

Il sonno è il reset biologico principale dell’asse HPA. Durante il sonno profondo, il cortisolo raggiunge i livelli minimi della giornata e l’ipotalamo ripristina la sensibilità al feedback negativo — il meccanismo che regola la produzione di cortisolo. Senza sonno sufficiente, questo reset non avviene.
Scopri tutto sul sonno: la guida scientifica completa è su AltroStile.net — leggi il protocollo pratico per migliorare la qualità del sonno.
L’esercizio fisico: la dose conta

L’esercizio fisico regolare abbassa il cortisolo — ma la dose è tutto. L’esercizio aerobico moderato (camminata veloce, nuoto, bicicletta) per 30-45 minuti al giorno è associato a una riduzione significativa del cortisolo basale. L’esercizio ad alta intensità (HIIT) fatto in modo eccessivo e senza recupero adeguato, invece, aumenta il cortisolo. In periodi di forte stress, privilegia l’intensità moderata.
La respirazione diaframmatica e il sistema nervoso parasimpatico

La respirazione lenta e profonda — in particolare l’espirazione prolungata — attiva il nervo vago e il sistema nervoso parasimpatico, che è l’antagonista del sistema dello stress. Studi con tecniche di biofeedback hanno dimostrato che anche 5-10 minuti di respirazione diaframmatica (4 secondi inspiro, 6 secondi espiro) riducono misurabilmente il cortisolo salivare. È uno degli interventi più veloci ed economici disponibili.
La mindfulness e la meditazione

Il programma MBSR — Mindfulness-Based Stress Reduction — sviluppato da Jon Kabat-Zinn all’Università del Massachusetts è uno degli interventi psicologici più studiati per la riduzione del cortisolo. Meta-analisi su centinaia di studi hanno confermato riduzioni significative del cortisolo nei partecipanti a programmi MBSR di 8 settimane. Non serve ore al giorno: 10-20 minuti di pratica quotidiana producono effetti misurabili.
Gli adattogeni: ashwagandha e rhodiola

L’ashwagandha (Withania somnifera) è la pianta adattogena più studiata per la modulazione del cortisolo. Studi clinici randomizzati con estratti standardizzati come il KSM-66® hanno dimostrato riduzioni del cortisolo sierico fino al 30% dopo 8 settimane di assunzione. Il meccanismo è l’azione sui recettori GABA — il principale neurotrasmettitore inibitorio. Si assume preferibilmente nel tardo pomeriggio o alla sera.

La rhodiola rosea agisce invece principalmente sulla fase acuta dello stress, riducendo il rilascio di cortisolo in risposta a stimoli stressanti. Particolarmente utile per chi affronta periodi di carico lavorativo intenso.
Come sempre: prima di assumere qualsiasi integratore, consulta il tuo medico.
Il magnesio
Il magnesio è il minerale anti-stress per eccellenza. Partecipa alla regolazione dell’asse HPA e dei recettori GABA. La forma bisglicinato ha la migliore biodisponibilità e l’azione più specifica sul sistema nervoso centrale. Carente nel 50-60% della popolazione occidentale — il deficit di magnesio amplifica la risposta allo stress e mantiene il cortisolo più alto del dovuto.
Alimentazione e cortisolo: cosa mangiare e cosa evitare?
L’alimentazione influenza questo ormone attraverso diversi meccanismi: la glicemia, il microbiota intestinale, l’apporto di micronutrienti specifici e la risposta infiammatoria sistemica.
Gli alimenti che aiutano a modularlo

- Omega-3 (pesce azzurro, noci, semi di lino): riducono l’infiammazione sistemica e modulano la risposta dell’asse HPA. Uno studio pubblicato su Psychoneuroendocrinology ha dimostrato che bassi livelli di omega-3 sono associati a disregolazione dei sistemi biologici dello stress

- Magnesio (mandorle, spinaci, semi di zucca, cereali integrali): come detto, fondamentale per la regolazione dell’asse HPA

- Vitamina C (peperoni, agrumi, kiwi, ribes nero): le ghiandole surrenali sono tra i tessuti con la più alta concentrazione di vitamina C dell’organismo. In condizioni di stress, il fabbisogno aumenta significativamente

- Cibi fermentati (yogurt, kefir, miso, kefir): il microbiota intestinale comunica direttamente con il cervello attraverso l’asse intestino-cervello. Probiotici come Bifidobacterium longum e Lactobacillus helveticus hanno mostrato riduzioni del cortisolo salivare in studi clinici (Psychoneuroendocrinology, 2024)

- Tè verde (L-teanina): la L-teanina aumenta le onde alfa cerebrali associate al rilassamento vigile e riduce il cortisolo acuto. Sinergia potente con l’ashwagandha

- Cioccolato fondente >70% (flavonoidi): riduce i livelli di cortisolo e di adrenalina in risposta allo stress in studi clinici
Gli alimenti e le abitudini da limitare

- Caffeina dopo le 14:00: stimola direttamente il rilascio di cortisolo e altera il ritmo circadiano notturno
- Zuccheri raffinati: i picchi glicemici stimolano picchi reattivi di cortisolo. Lo zucchero è sia causa che effetto del cortisolo alto — un ciclo da interrompere
- Alcol: altera il profilo circadiano del cortisolo, disturba il sonno REM e indebolisce la resilienza dell’asse HPA
- Pasti saltati: il digiuno non strutturato causa ipoglicemia reattiva che stimola il cortisolo. Se pratichi il digiuno intermittente in periodi di forte stress, valuta con attenzione — per alcune persone può peggiorare la situazione
- Cibi ultraprocessati e ricchi di additivi: mantengono un’infiammazione cronica di basso grado che alimenta la risposta allo stress
Le domande più frequenti sul cortisolo
Come faccio a sapere se ho il cortisolo alto?
I segnali più caratteristici sono: grasso addominale che non si riduce nonostante la dieta, risvegli notturni tra le 3 e le 4, stanchezza cronica nonostante il riposo, brain fog, desiderio compulsivo di zuccheri e sale, ansia persistente, difficoltà ad addormentarsi la sera. La misurazione oggettiva si fa con il cortisolo salivare — prelievi in più momenti della giornata (mattino, pomeriggio, sera, notte) che tracciano il profilo circadiano. Il cortisolo nel capello (Hair Cortisol Concentration) è invece un biomarcatore emergente per lo stress cronico — misura l’esposizione media delle ultime 8-12 settimane.
Il cortisolo alto fa ingrassare?
Sì, attraverso meccanismi precisi. Il cortisolo mobilita glucosio per fornire energia di emergenza. Se questo glucosio non viene consumato — perché lo stress è psicologico e non fisico — viene depositato come grasso viscerale, in particolare nell’addome. Il cortisolo inoltre aumenta l’appetito, in particolare per zuccheri e cibi grassi, attraverso l’alterazione dei livelli di grelina e leptina. Il grasso viscerale è a sua volta infiammatorio e stimola ulteriore produzione di cortisolo — un circolo che richiede un intervento su più fronti contemporaneamente.
Quali sono i migliori integratori per abbassare il cortisolo?
I più supportati dalla ricerca sono: ashwagandha (estratto standardizzato KSM-66® o Sensoril®, 300-600 mg/die, preferibilmente alla sera), magnesio bisglicinato (300-400 mg/die alla sera), L-teanina (200 mg/die, può essere assunta con il tè verde), rhodiola rosea (per lo stress acuto e il carico lavorativo intenso). La fosfatidilserina ha mostrato risultati promettenti per la riduzione del cortisolo da esercizio fisico intenso. Prima di qualsiasi integrazione, consulta il tuo medico — soprattutto in presenza di patologie o terapie farmacologiche.
Il digiuno intermittente abbassa o alza il cortisolo?
Dipende dalla persona e dal momento. In condizioni di salute normale e stress moderato, il digiuno intermittente tende a migliorare la sensibilità insulinica e ridurre l’infiammazione — con effetti positivi sul profilo del cortisolo nel lungo periodo. Tuttavia, saltare la colazione in soggetti già sotto forte stress può causare un picco di cortisolo reattivo mattutino — perché l’ipoglicemia è un potente stimolatore dell’asse HPA. Se sei in un periodo di stress elevato, considera di iniziare la giornata con una colazione proteica prima di valutare il digiuno intermittente.
Quanto tempo ci vuole per abbassare il cortisolo cronico?
Non esiste una risposta universale, ma la ricerca indica che interventi combinati — sonno, esercizio moderato, gestione dello stress, alimentazione antinfiammatoria, eventuale integrazione — producono miglioramenti misurabili in 6-8 settimane. Questo è il tempo necessario all’asse HPA per ricalibrare la sua sensibilità al feedback negativo. Il cortisolo cronico si è costruito in mesi o anni — richiedere di abbassarlo in una settimana non è realistico. La costanza conta più dell’intensità.
Cortisolo basso: esiste il problema opposto?
Sì, ed è spesso sottovalutato. Il cortisolo cronicamente basso — che può essere la conseguenza di un esaurimento surrenalico dopo un lungo periodo di cortisolo alto — si manifesta con stanchezza profonda al mattino, difficoltà a svegliarsi, ipotensione, scarsa resilienza allo stress, frequenti infezioni. La condizione clinica più grave è l’insufficienza surrenalica (morbo di Addison), che richiede diagnosi e trattamento medico. Se sospetti un cortisolo basso cronico, è fondamentale una valutazione medica con esami specifici.
Il cortisolo non è il nemico
E’ facile cadere nella trappola di vedere ogni ormone come una variabile da controllare. Il cortisolo non fa eccezione — e il mercato degli integratori anti-stress ha tutto l’interesse a mantenerti convinto che sia il tuo nemico numero uno.
La realtà è più interessante e più utile: il cortisolo è un alleato sofisticato che il corpo usa da milioni di anni per sopravvivere. Il problema non è lui — è il ritmo della vita moderna, che non lascia mai spazio al recupero, al silenzio, al riposo.
Le strategie che funzionano non sono scorciatoie. Sono le stesse cose che sappiamo da sempre: dormire bene, muoversi regolarmente, mangiare con intelligenza, gestire lo stress con consapevolezza.
Fonti scientifiche con link
1. Cortisolo — fisiologia e funzioni https://pubmed.ncbi.nlm.nih.gov/30855827/ (Thau, Gandhi, Sharma — StatPearls, 2024)
2. Ashwagandha e riduzione del cortisolo fino al 30% https://pubmed.ncbi.nlm.nih.gov/23439798/ (Chandrasekhar et al. — Indian Journal of Psychological Medicine, 2012)
3. Magnesio e stress https://pubmed.ncbi.nlm.nih.gov/28445426/ (Boyle et al. — Nutrients, 2017)
4. Omega-3 e sistemi biologici dello stress https://pubmed.ncbi.nlm.nih.gov/30077075/ (Thesing et al. — Psychoneuroendocrinology, 2018)
5. Cortisolo nel capello come biomarcatore dello stress cronico https://doi.org/10.1016/j.cca.2025.120577 (Giovannini et al. — Clinica Chimica Acta, 2026)
6. Cortisolo, peso e stress cronico https://pubmed.ncbi.nlm.nih.gov/29663153/ (van der Valk et al. — Current Obesity Reports, 2018)

Patrizia Landini
Patrizia Landini è Giornalista di salute bioevolutiva, prevenzione e longevità.
Fondatrice e direttrice di AltroStile.net, testata giornalistica registrata (Tribunale di Vicenza, n. 01/2023). Creatrice e conduttrice di Equilibri Umani – Conversazioni per un Nuovo Benessere (2 stagioni, 80 episodi), in onda su ANITA TV e AltroStile.net. Life Coach Neurorelazionale e Nutrizionale (SIAF L.4/2013) e autrice de Il Codice del Benessere Quotidiano (Amazon). Da oltre 25 anni si occupa di salute bioevolutiva, medicina integrativa, prevenzione, nutrizione e comunicazione digitale.
La nostra TV che da sempre è la nostra finestra sul mondo della crescita evolutistica dell’umanità.
Dal 2011 Partner Ufficiale di YouTube, seguirà costantemente il nostro lavoro di divulgazione e supporto delle buone pratiche



